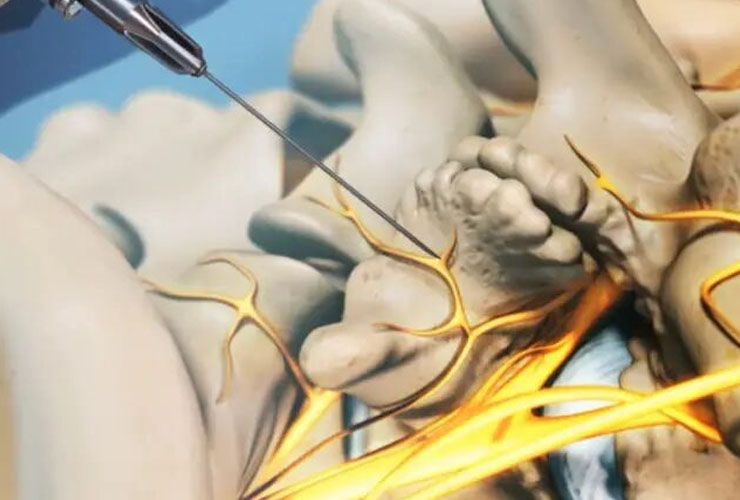
Reporte Experto: Estrategias de Manejo Integral y Algoritmo Terapéutico para la Neuralgia del Trigémino RefractariaI. Introducción: Definición y Contexto de la Neuralgia del Trigémino (NT) IntratableI.A. Bases Clínicas y EpidemiologíaLa Neuralgia del Trigémino (NT) se reconoce como uno de los síndromes de dolor facial más excruciantes y severos, caracterizándose por un dolor lancinante, de tipo eléctrico, típicamente paroxístico y unilateral, que a menudo resulta profundamente discapacitante para los pacientes. Este trastorno afecta principalmente a la población adulta, con una incidencia que varía anualmente entre 4 y 13 casos por cada 100,000 habitantes, siendo más prevalente en mujeres y personas de edad avanzada.Desde una perspectiva diagnóstica y terapéutica, es fundamental clasificar la NT de acuerdo con la etiología del dolor. El consenso actual, alineado con la Clasificación Internacional de Cefaleas (IHS), distingue tres tipos principales: la NT Clásica, la NT Idiopática y la NT Secundaria. La forma Clásica, que constituye la mayoría de los casos, se atribuye probablemente a la compresión neurovascular (CNV) de la raíz nerviosa por un vaso tortuoso (observada en el 58% al 75% de los casos, a menudo por la arteria cerebelosa superior). La forma Idiopática se define por la ausencia de alteraciones detectables mediante resonancia magnética (RM) o estudios neurofisiológicos, mientras que la Secundaria tiene una causa subyacente identificable, como tumores o la Esclerosis Múltiple.La necesidad de distinguir la NT Clásica de otras entidades, como la Neuropatía Trigémina Dolorosa (NTPD), es crucial para establecer el pronóstico y seleccionar el tratamiento intervencionista adecuado. La NTPD se clasifica por la presencia de déficits sensoriales clínicamente detectables, como hipoestesia, hipoalgesia o alodinia en el territorio de una o más ramas del nervio trigémino. La NT Clásica, por otro lado, se caracteriza por dolor paroxístico puro, sin déficits sensitivos basales. Esta diferenciación es predictiva, ya que la presencia de déficits sensoriales a menudo se asocia con un menor éxito en procedimientos quirúrgicos diseñados para tratar la hiperexcitabilidad neuronal causada por CNV.I.B. El Concepto de Dolor Refractario e IntratableEl concepto de dolor refractario o intratable en la NT se define clínicamente cuando la intensidad y frecuencia del dolor persisten de manera significativa, volviéndose “insoportable”, a pesar de haber administrado la terapia farmacológica de primera línea (Carbamazepina u Oxcarbazepina) a dosis máximas toleradas. La refracción se debe frecuentemente a la combinación de ineficacia del fármaco y, críticamente, a la aparición de efectos adversos intolerables que impiden alcanzar una dosis terapéutica adecuada.La persistencia de este dolor excruciante no solo representa una falla terapéutica, sino un deterioro funcional profundo. El dolor insoportable altera de forma significativa la calidad de vida de los afectados. Por lo tanto, el objetivo del tratamiento escalonado para la NT refractaria debe trascender la mera reducción del dolor (medida por la Escala Visual Analógica o EVA), enfocándose en la restauración funcional completa del paciente y la disminución o cese del consumo de fármacos analgésicos con efectos secundarios limitantes. La identificación de la refracción es la indicación mandatoria para escalar el manejo al nivel intervencionista (segundo y tercer nivel de atención).II. Fisiopatología y Diagnóstico por Imagen: Guía para la Decisión TerapéuticaII.A. Mecanismos de la Neuralgia Clásica y la Compresión Neurovascular (CNV)La fisiopatología de la NT Clásica está estrechamente ligada a la desmielinización focal de la raíz del nervio trigémino en la Zona de Entrada de la Raíz (REZ) en el tronco encefálico. La etiología principal de este daño es la Compresión Neurovascular (CNV), generalmente causada por un asa vascular aberrante, siendo la Arteria Cerebelosa Superior (ACS) el vaso más frecuentemente implicado, seguido por la Arteria Cerebelosa Anteroinferior (AICA) o, en menor medida, asas venosas.La compresión mecánica y la pulsación vascular inducen la pérdida de mielina, lo que provoca la exposición axonal. Esta desmielinización genera un fenómeno conocido como efapsis, donde la conducción se vuelve aberrante, permitiendo la transmisión de impulsos entre las fibras sensoriales y motoras, resultando en la hiperexcitabilidad neuronal que se manifiesta como las descargas paroxísticas características del dolor.II.B. Rol de la Neuroimagen en la Planificación QuirúrgicaLa RM de alta resolución es una herramienta esencial para la detección de la CNV y la exclusión de causas secundarias (tumores o lesiones de Esclerosis Múltiple). La identificación de un conflicto es fundamental para justificar la Descompresión Microvascular (DMV).No obstante, es crucial que la indicación quirúrgica se mantenga principalmente como un criterio clínico. La falta de visualización de un conflicto neurovascular evidente en las imágenes de RM no debe, por sí misma, descartar la indicación de cirugía. En estos casos, la respuesta funcional a la farmacoterapia inicial adquiere un papel predictivo de suma importancia: si el dolor del paciente respondió inicialmente bien a la Carbamazepina o la Oxcarbazepina (bloqueadores de los canales de sodio dependientes de voltaje, NaV) , se confirma que la fisiopatología subyacente implica una membrana neuronal hiperexcitable. Este patrón de respuesta indica que el paciente es un candidato ideal para un procedimiento dirigido a corregir o lesionar la fuente de esa hiperexcitabilidad, ya sea mediante DMV (eliminando la causa de la desmielinización) o técnicas ablativas (lesionando el ganglio).Además, el hallazgo de la etiología en la imagen puede influir en la gestión de expectativas: si bien la compresión arterial es más común, se ha reportado que el hallazgo intraoperatorio de una compresión venosa podría correlacionarse con una evolución postoperatoria menos favorable.III. Optimización Farmacológica: Primera Línea y Monitorización de SeguridadIII.A. Monoterapia de Primera Línea (Carbamazepina y Oxcarbazepina)La Carbamazepina (CBZ) y la Oxcarbazepina componen la primera línea de tratamiento farmacológico, respaldadas por el nivel de evidencia más alto. El mecanismo de acción principal de estos agentes es el bloqueo de los canales de sodio sensibles al voltaje (NaV), lo que estabiliza las membranas neurales hiperexcitables e inhibe las descargas repetitivas que caracterizan los paroxismos de dolor. La CBZ ha demostrado una eficacia consistente, con un Número Necesario a Tratar (NNT) estimado entre 1.7 y 1.8, y la respuesta satisfactoria se observa típicamente tras 14 días de tratamiento.La Oxcarbazepina se utiliza como una alternativa valiosa, ya que su perfil de interacciones farmacológicas severas puede ser más favorable que el de la CBZ. Sin embargo, la Oxcarbazepina se asocia con un riesgo significativamente mayor de inducir hiponatremia, un factor crítico a considerar durante la monitorización.III.B. Protocolo de Monitorización Terapéutica y de SeguridadLa Carbamazepina posee una ventana terapéutica estrecha , lo que significa que la dosis efectiva está muy cerca de la dosis que produce toxicidad. Los efectos adversos dosis-dependientes (somnolencia, mareos, ataxia, diplopia) son frecuentes y constituyen una de las principales razones por las que los pacientes no pueden alcanzar la dosis terapéutica completa, definiéndose así como “refractarios” por intolerancia, más que por ineficacia farmacológica primaria. Este fenómeno justifica la escalada al tratamiento intervencionista.Para garantizar la seguridad y optimizar el manejo de estos pacientes, la monitorización de laboratorio es obligatoria:Monitorización Terapéutica: Los niveles séricos de Carbamazepina deben medirse inicialmente (2-4 semanas después de la titulación) y luego cada 3-6 meses una vez que el paciente esté estabilizado, o si la respuesta clínica es insatisfactoria a pesar de la dosis prescrita.Monitorización Hematológica y Hepática: Es esencial la monitorización periódica del hemograma completo (CBC) y las pruebas de función hepática (LFT) debido al riesgo de depresión medular (agranulocitosis, anemia aplásica) y hepatotoxicidad asociadas a la CBZ.Monitorización de Electrolitos: La vigilancia del sodio sérico (Na^+) es crucial, especialmente en pacientes que reciben Oxcarbazepina o Eslicarbazepina, debido al alto riesgo de hiponatremia inducida por estos fármacos.A continuación, se detalla un protocolo de monitorización:Protocolo de Monitorización de Anticonvulsivantes (NT)FármacoVariable a MonitorizarFrecuencia RecomendadaJustificación ClínicaCarbamazepina/OxcarbazepinaNiveles Séricos de FármacoInicialmente (2-4 semanas), luego cada 3-6 mesesAsegurar ventana terapéutica y evitar neurotoxicidadCarbamazepina/OxcarbazepinaSodio Sérico (Na^+)Basal, 2-4 semanas post-inicio, y periódicamenteAlto riesgo de hiponatremia (especialmente con Oxcarbazepina)Carbamazepina/OxcarbazepinaHemograma Completo (CBC)Basal, y luego periódicamente (ej. trimestral)Riesgo de depresión medular y agranulocitosisCarbamazepina/OxcarbazepinaPruebas de Función Hepática (LFT)Basal, y luego periódicamenteRiesgo de hepatotoxicidadIV. Estrategias Farmacológicas para la Neuralgia Refractaria (Segunda Línea)Cuando la monoterapia de primera línea se vuelve ineficaz o intratable por efectos secundarios, se pasa a las estrategias de segunda línea, que incluyen la terapia combinada y el uso de fármacos alternativos.IV.A. Terapia Combinada: El Uso de BaclofenoEl Baclofeno (un agonista GABA-B) se considera el adyuvante más importante en la NT refractaria. La combinación de Baclofeno con Carbamazepina o Fenitoína es una estrategia bien establecida. El Baclofeno, que puede iniciarse a dosis bajas como 5 mg tres veces al día , actúa reduciendo la liberación de neurotransmisores excitatorios.Sin embargo, los médicos deben proceder con precaución, ya que esta terapia combinada puede aumentar significativamente la incidencia de efectos secundarios neurológicos, como mareos y confusión mental. La aparición de estos efectos adversos puede limitar la titulación de ambos fármacos, forzando nuevamente la re-evaluación hacia opciones intervencionistas.IV.B. Monoterapia Alternativa y Fármacos AdyuvantesEn segunda línea, se emplean otros anticonvulsivantes que actúan en la modulación del dolor neuropático:Gabapentinoides: La Gabapentina y la Pregabalina son opciones que pueden ser particularmente efectivas cuando la NT presenta un componente de dolor continuo (similar a la NTPD) o cuando el paciente no tolera los bloqueadores de NaV. Las dosis iniciales recomendadas son 100 mg tres veces al día para Gabapentina y 75 mg en dosis única nocturna para Pregabalina.Otros Anticonvulsivantes: La Lamotrigina (iniciada a 25 mg/día) y la Fenitoína oral (50 mg tres veces al día) son alternativas válidas. La Fenitoína intravenosa puede ser particularmente útil en el manejo de crisis de dolor agudo severo que impidan la deglución y toma oral de la medicación.Otros Adyuvantes: La Amitriptilina, un antidepresivo tricíclico, puede ser útil por sus propiedades analgésicas en dolores por desaferentización. El Clonazepam también ha demostrado ser efectivo en aproximadamente el 25% de los casos.Es fundamental notar que, si bien los opioides fuertes se mencionan en algoritmos para el dolor neuropático severo como adyuvantes , su utilidad en la NT Clásica pura (dolor paroxístico explosivo) es limitada, ya que no actúan sobre la etiología primaria de las descargas eléctricas dependientes de sodio.V. Algoritmo de Decisión Intervencionista: Transición al Manejo QuirúrgicoV.A. Indicaciones para el Tratamiento de Tercer NivelCuando el manejo farmacológico, incluida la terapia combinada y la segunda línea, resulta ineficaz para controlar el dolor o provoca efectos adversos inaceptables, se debe considerar el tratamiento intervencionista o quirúrgico.La selección de la técnica intervencionista es un proceso de decisión complejo que se basa en la evaluación integral del paciente, considerando su etiología (NT Clásica vs. Secundaria), su estado físico general, las comorbilidades (que pueden aumentar el riesgo quirúrgico), la expectativa de vida y la preferencia informada del paciente.V.B. Criterios de Selección para Descompresión Microvascular (DMV)La Descompresión Microvascular es el procedimiento neuroquirúrgico de elección con potencial curativo. Los criterios de selección para este procedimiento incluyen:Falla Farmacológica: Ineficacia o intolerancia al tratamiento farmacológico.Etiología: Sospecha o confirmación de NT Clásica, idealmente con evidencia de Conflicto Neurovascular (CNV).Estado General: Buen estado general de salud y una expectativa de sobrevida superior a cinco años.Historial Quirúrgico: Preferiblemente, no haber sido sometido previamente a procedimientos quirúrgicos ablativos-lesivos.Aunque la presencia de CNV apoya firmemente la indicación, la clínica del paciente (dolor paroxístico típico) es prioritaria.VI. Descompresión Microvascular (DMV): El Estándar de Oro CurativoVI.A. Principios de la Técnica y Justificación FisiopatológicaLa DMV es una cirugía mayor que se realiza a través de una pequeña craneotomía retromastoidea (abordaje mini-retrosigmoideo). Su objetivo es identificar la compresión vascular en la REZ y aliviar la presión sobre el nervio trigémino mediante la interposición de un material inerte (como el teflón) entre el vaso y la raíz nerviosa. Al eliminar la causa mecánica de la desmielinización focal, la DMV busca revertir la fisiopatología, preservando la función del nervio.Un hallazgo intraoperatorio que requiere consideración es la presencia de una compresión venosa. Mientras que las compresiones arteriales suelen correlacionarse con un excelente pronóstico, la identificación de un conflicto primariamente venoso podría indicar una evolución postoperatoria menos favorable. Esta observación sugiere que el pronóstico no solo depende de eliminar el contacto, sino de la naturaleza del agente compresor y el grado de daño neuronal preexistente.VI.B. Resultados de Eficacia y Durabilidad a Largo PlazoLa DMV está reconocida como la técnica con el mejor rendimiento a largo plazo. Los resultados inmediatos son altamente favorables, con series que reportan una tasa de alivio completo del dolor de hasta el 100%. Las tasas de resultados excelentes o buenos, donde los pacientes no tienen dolor o lo controlan con dosis mínimas de fármacos, se sitúan consistentemente entre el 75% y el 90%.En términos de durabilidad, la DMV es el tratamiento potencialmente curativo, presentando la tasa de recurrencia más baja entre todos los procedimientos intervencionistas. El riesgo de recurrencia del dolor se mantiene típicamente por debajo del 10% a los cinco años. La efectividad del procedimiento se mantiene incluso en pacientes de edad avanzada (mayores de 70 años), donde se reportan tasas de éxito comparables (alrededor del 53% de alivio completo en mayores de 70 años) , aunque la decisión quirúrgica en esta población debe sopesar los riesgos inherentes a una cirugía mayor.VI.C. ComplicacionesA pesar de su alta eficacia, la DMV es una craneotomía y conlleva riesgos mayores asociados a la cirugía de fosa posterior. Las complicaciones postoperatorias incluyen la fístula de líquido cefalorraquídeo (LCR), que puede requerir reparación inmediata. Los déficits neurológicos, aunque generalmente bajos, pueden ocurrir, incluyendo paresia facial transitoria (que puede revertir a los 6 meses, como se ha reportado en el 15% de una serie de casos, con un paciente presentando paresia House Brackman III) e hipoacusia.Una ventaja fundamental de la DMV sobre las técnicas ablativas es la preservación de la función sensorial, lo que resulta en la ausencia de las secuelas típicas de las técnicas lesivas, como parestesias, disestesias o anestesia dolorosa. Además, los estudios comparativos indican que la adición de una rizotomía sensorial parcial a la DMV no necesariamente mejora la eficacia, sino que podría aumentar el riesgo de lesión, reforzando la elección de la DMV pura como la estrategia de mínima lesión neural.VII. Técnicas Ablativas Percutáneas (Rizotomías): Enfoque Lesivo Mínimamente InvasivoLas técnicas ablativas percutáneas ofrecen una alternativa atractiva para pacientes que no son candidatos a la DMV (por edad, comorbilidades o preferencia), ya que son procedimientos ambulatorios, mínimamente invasivos, con tasas de complicaciones agudas bajas y una recuperación rápida. No obstante, su principal limitación es la tendencia a la recidiva del dolor a largo plazo.VII.A. Rizotomía por Radiofrecuencia (RF)La rizotomía por radiofrecuencia (RF) implica la creación de una lesión térmica controlada en el ganglio de Gasser (Ganglio Trigeminal) a través de un acceso percutáneo transoval. Esta técnica ha evolucionado incorporando métodos neurofisiológicos para optimizar la localización de la lesión y el grado de ablación.El éxito del procedimiento depende de alcanzar un grado controlado de hipoestesia. Sin embargo, el principal riesgo asociado a las técnicas lesivas, incluida la RF, es la aparición de **Anestesia Dolorosa (AD), una complicación de desaferentación patológica caracterizada por un dolor neuropático intratable y de muy difícil manejo. La neurofisiología intra-procedimiento se utiliza precisamente para intentar equilibrar la necesidad de analgesia con el riesgo de una lesión excesiva que precipite la AD.VII.B. Rizólisis con Glicerol y Compresión con BalónOtras técnicas percutáneas ablativas incluyen la Rizólisis con Glicerol y la Compresión con Balón:Rizólisis con Glicerol: Se administra glicerol en la cisterna trigeminal para inducir una lesión química en el ganglio de Gasser.Compresión con Balón: Causa una lesión mecánica (neuropraxia) selectiva de las fibras del dolor (A-delta y C) mediante la inflación de un balón en el ganglio.Aunque son efectivas para el alivio del dolor, estas técnicas presentan un riesgo de recurrencia a 5 años superior al de la DMV. Para el paciente anciano o frágil, la capacidad de estas técnicas de realizarse de manera ambulatoria, con un riesgo quirúrgico mínimo y la posibilidad de ser repetidas, justifica la aceptación de una menor durabilidad a largo plazo.VIII. Radiocirugía Estereotáctica (RCE): La Opción No InvasivaVIII.A. Justificación y TécnicaLa Radiocirugía Estereotáctica (RCE), utilizando aceleradores lineales (LINAC) o sistemas robóticos (CyberKnife), constituye la opción no invasiva para la NT refractaria. La RCE se dirige a crear una lesión ablativa en la raíz del nervio trigémino. Es una alternativa crucial para los pacientes que rechazan la cirugía mayor o que tienen contraindicaciones médicas para los procedimientos percutáneos (por ejemplo, imposibilidad de acceso al foramen oval). El CyberKnife ofrece la ventaja de no requerir la colocación de un marco de estereotaxia.VIII.B. Eficacia y LatenciaLa RCE es altamente eficaz, con una media de buenos resultados (alivio del dolor) cercana al 75%. La técnica muestra resultados particularmente prometedores y a menudo sobresalientes en la Neuralgia del Trigémino Secundaria a Esclerosis Múltiple (NT-EM), donde las mejorías pueden superar el 90%. Esto se explica porque, en la NT-EM, la patología es una placa desmielinizante central, no una CNV, haciendo que una técnica ablativa focalizada sea la más efectiva para silenciar la hiperexcitabilidad.La principal limitación de la RCE es su latencia: el alivio del dolor no es inmediato, sino que puede tardar semanas o incluso meses en manifestarse. Las complicaciones incluyen hipoestesia, pero el riesgo de Anestesia Dolorosa es generalmente menor que con las rizotomías percutáneas térmicas.IX. Terapias Adyuvantes y de Neuromodulación (El Futuro del Tratamiento)IX
IX. Terapias Adyuvantes y de Neuromodulación (El Futuro del Tratamiento)IX.A. Terapias Adyuvantes FarmacológicasEn el campo de las terapias adyuvantes, se está explorando el uso de la toxina botulínica tipo A (BoNT-A) como una opción terapéutica emergente para el manejo de la NT, aprovechando sus propiedades neuromoduladoras periféricas que trascienden su efecto de parálisis muscular.IX.B. NeuromodulaciónPara el dolor facial refractario donde otras opciones han fallado o están contraindicadas, la Neuromodulación ofrece un enfoque no destructivo. Se han revisado sistemáticamente técnicas como la Estimulación Eléctrica Continua, incluyendo la estimulación de la corteza motora (ECM) o la estimulación nerviosa periférica subcutánea.Los criterios para considerar exitosa la neuromodulación incluyen una reducción de la intensidad del dolor (EVA) de al menos un 50% de su valor inicial, junto con una alta satisfacción del paciente, la disminución en el número de crisis dolorosas y, crucialmente, la reducción en el consumo de fármacos analgésicos. Este enfoque multidisciplinario, involucrando a algólogos y neurocirujanos funcionales, es esencial en el tratamiento de estos casos extremadamente complejos.X. Síntesis y Algoritmo Integrado para la Neuralgia IntratableX.A. Resumen Comparativo de Opciones IntervencionistasEl manejo de la NT refractaria requiere una evaluación exhaustiva que pondera la durabilidad del alivio del dolor frente a la invasividad del procedimiento y el perfil de riesgo de complicaciones neurológicas, como la Anestesia Dolorosa (AD). La elección del procedimiento se guía por el estado de salud del paciente y la etiología del dolor.Comparación de Opciones Terapéuticas Intervencionistas para NT RefractariaTécnicaMecanismo PrimarioEficacia Inicial (Alivio Completo)Durabilidad (Recurrencia a 5 años)Riesgos/Complicaciones CríticasDescompresión Microvascular (DMV)Mecánica (Neurovascular)Muy Alta (75-90% excelente/bueno)Muy Buena (<10\%)Complicaciones de craneotomía, Paresia Facial, HipoacusiaRizotomía por Radiofrecuencia (RF)Ablativa TérmicaAltaModerada (Mayor riesgo de recidiva)Hipoestesia permanente, Anestesia Dolorosa (AD)Rizólisis con Glicerol / BalónAblativa Química / MecánicaAltaModerada-PobreHipoestesia, Riesgo de ADRadiocirugía Estereotáctica (RCE)Ablativa por RadiaciónModerada-Alta (\sim 75\% buenos resultados)BuenaLatencia de respuesta, Hipoestesia, menor riesgo de AD que RFX.B. Conclusiones y RecomendacionesLa persistencia de un dolor insoportable en la Neuralgia del Trigémino exige la rápida transición del manejo farmacológico (a menudo limitado por la toxicidad) al manejo intervencionista de tercer nivel.DMV como Primera Opción Quirúrgica: La Descompresión Microvascular se mantiene como el estándar de oro y la opción de primera línea en pacientes con NT Clásica, buen estado general y expectativa de vida adecuada, debido a su potencial curativo y la durabilidad superior de los resultados. Su principal ventaja radica en la preservación de la función nerviosa y la evitación del riesgo de Anestesia Dolorosa.Rizotomías para Poblaciones de Riesgo: Las técnicas ablativas percutáneas (RF, Glicerol, Balón) son la opción preferida para pacientes ancianos o con comorbilidades significativas (mal estado general), para quienes la mínima invasividad y la rápida recuperación superan la desventaja de una mayor tasa de recidiva.RCE en Casos Específicos: La Radiocirugía Estereotáctica es una alternativa vital, especialmente para pacientes no quirúrgicos o para aquellos con NT secundaria a Esclerosis Múltiple, donde ofrece tasas de éxito elevadas.Manejo Multidisciplinario: Dada la complejidad de la NT refractaria, la decisión terapéutica requiere la participación coordinada de neurólogos, neurocirujanos y especialistas en algología para personalizar el algoritmo y sopesar adecuadamente el balance entre la durabilidad del alivio (DMV) y la seguridad/invasividad (Rizotomías, RCE).Fuentes citadas1. Neuralgia del trigémino – Trastornos neurológicos – Manual Merck versión para profesionales, https://www.merckmanuals.com/es-us/professional/trastornos-neurol%C3%B3gicos/trastornos-neurooftalmol%C3%B3gicos-y-de-los-pares-craneanos/neuralgia-del-trig%C3%A9mino 2. Neuralgia del Trigémino. Revisión del tratamiento médico y quirúrgico, https://scielo.isciii.es/pdf/dolor/v15n4/revision2.pdf 3. Treatment of trigeminal neuralgia: an update and future prospects of percutaneous techniques – Revista de Neurología, https://www.neurologia.com/61/3/10.33588/rn.6103.2015098 4. Diagnosis and treatment of trigeminal neuralgia: Consensus …, https://www.elsevier.es/en-revista-neurologia-english-edition–495-pdf-download-S2173580823000275 5. Guía de Referencia Rápida Tratamiento farmacológico del dolor neuropático en mayores de 18 años GPC Guía de Práctica Clínic – IMSS, https://www.imss.gob.mx/sites/all/statics/guiasclinicas/441GRR.pdf 6. Estimulación eléctrica subcutánea en el tratamiento del dolor facial refractario atribuido a neuralgia de la tercera rama del nervio trigémino: serie de casos, https://www.mpainjournal.com/Estimulacion-electrica-subcutanea-en-el-tratamiento-del-dolor-facial-refractario-atribuido-a-neuralgia-de-la-tercera-rama-del-nervio-trigemino-serie-de-casos120 7. Tratamiento neuroquirúrgico mínimamente invasivo de la neuralgia del trigémino: rizotomia percutánea con balón – SciELO Uruguay, http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-03902011000300003 8. Tratamiento microquirúrgico de la neuralgia trigeminal en mayores de 70 años, estudio de eficacia y seguridad | Neurología – Elsevier, https://www.elsevier.es/es-revista-neurologia-295-articulo-tratamiento-microquirurgico-neuralgia-trigeminal-mayores-S0213485316000530 9. Descompresión neurovascular en la neuralgia del trigémino. Un tratamiento efectivo y seguro – Revista Chilena de Neurocirugía, https://revistachilenadeneurocirugia.com/index.php/revchilneurocirugia/article/download/394/254/1862 10. Alternativas emergentes en la farmacoterapia de la neuralgia del trigémino – Redalyc, https://www.redalyc.org/journal/559/55964524006/html/ 11. Microvascular decompresion for trigeminal neuralgia, report of 36 cases and literature review – PMC, https://pmc.ncbi.nlm.nih.gov/articles/PMC4220413/ 12. El tratamiento médico de la neuralgia del trigémino, un gran desafío – Elsevier, https://multimedia.elsevier.es/PublicationsMultimediaV1/item/multimedia/S2667049622000552:mmc1.pdf?idApp=UINPBA00004N 13. Preevid: Monitorización de los niveles séricos de sodio en pacientes en tratamiento con carbamazepina, oxcarbapazepina o eslicarbazepina. / Monitoring of serum sodium levels in patients in treatment with carbamazepine, oxcarbapazepine or eslicarbazepine. – MurciaSalud, https://www.murciasalud.es/preevid/23132 14. fármacos anticonvulsivantes – SEOM, https://www.seom.org/seomcms/images/stories/recursos/sociosyprofs/documentacion/manuales/antiepilepticos/capitulo2.pdf 15. What is the recommended dosage and monitoring protocol for carbamazepine? – Dr.Oracle, https://www.droracle.ai/articles/256335/what-is-the-recommended-dosage-and-monitoring-protocol-for-carbamazepine 16. Carbamazepina – Lab Test Online, https://www.labtestsonline.es/tests/carbamazepina 17. Treatment of trigeminal neuralgia: use of baclofen in combination with carbamazepine, https://pubmed.ncbi.nlm.nih.gov/3971692/ 18. Neuralgia del trigémino, https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-14732010000500001 19. Actualización en el manejo de la neuralgia del trigémino | Medicina de Familia. SEMERGEN, https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-actualizacion-el-manejo-neuralgia-del-S1138359315003159 20. La descompresión microvascular en el tratamiento de la neuralgia esencial del trigémino, https://www.imrpress.com/journal/RN/27/155/10.33588/rn.27155.97448 21. Tratamiento quirúrgico de la neuralgia del nervio trigémino – SciELO México, https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0016-38132004000400006 22. Neuralgia del trigémino | Cirujano Experto | Aaron Cohen-Gadol, MD, https://www.aaroncohen-gadol.com/es/pacientes/neuralgia-del-trigemino 23. Efficacy and safety of microvascular decompression with or without partial sensory rhizotomy: a comprehensive meta-analysis and systematic review in treating trigeminal neuralgia – PubMed, https://pubmed.ncbi.nlm.nih.gov/38787487/ 24. Tratamiento con radiofrecuencia pulsada del ganglio de Gasser: una opción más segura y eficaz para la neuralgia del trigémino – NYSORA, https://www.nysora.com/es/noticias-educativas/El-tratamiento-con-radiofrecuencia-pulsada-del-ganglio-de-Gasser-es-una-opci%C3%B3n-m%C3%A1s-segura-y-eficaz-para-la-neuralgia-del-trig%C3%A9mino./ 25. Radiocirugíaestereotáctica con acelerador lineal en neuralgia refractaria del trigémino: reporte de caso – Asociación Argentina de Neurocirugía, https://aanc.org.ar/ranc/items/show/1128 26. CyberKnife Radiosurgery for refractory bilateral trigeminal neuralgia. Case report – PMC, https://pmc.ncbi.nlm.nih.gov/articles/PMC10243136/ 27. El uso de toxina botulínica en el tratamiento de la neuralgia del trigémino (V par craneal), https://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S2215-34112018000300043 28. Estimulación eléctrica continua para el tratamiento de la neuralgia del trigémino. Revisión sistemática, https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1134-80462023000400003